Szkarlatyna (łac. scarlatina) to ogólnoustrojowa choroba zakaźna nazywana również płonicą. Wywołują ją bakterie z rodziny paciorkowców. Cechą charakterystyczną w obrazie klinicznym jest wysypka na skórze i błonach śluzowych, choć nierzadko towarzyszą jej inne objawy z różnych układów i narządów organizmu. Leczenie polega na podawaniu antybiotyków.
Szkarlatyna – przyczyny
Szkarlatyna jest jedną z najczęściej występujących chorób zakaźnych u dzieci (między 5. a 15. rokiem życia). Wywołują ją paciorkowce grupy A (beta-hemolizujące), wytwarzające aż ponad 40 egzotoksyn. Należą do nich streptolizyna S i O, toksyny uszkadzające błony komórkowe i wywołujące hemolizę oraz inne – streptokinaza, hialuronidaza, DNaza, proteazy, pirogenne egzotoksyny A, C i około 10 superantygenów.
Po przeniknięciu patogenów do organizmu powstają swoiste przeciwciała, które chociaż nie zapobiegają powtórnym zakażeniom paciorkowcowym, to neutralizują toksynę i w ten sposób zapobiegają wysypce w przebiegu następnych zakażeń. Do zakażenia szkarlatyną dochodzi drogą kropelkową lub wskutek bezpośredniego kontaktu z przedmiotami, na których znajdują się wydzieliny osoby chorej.
Szkarlatyna – objawy
Klasyczna postać szkarlatyny ma ostry początek, typowymi objawami są:
- wymioty;
- dreszcze;
- gorączka dochodząca nawet do 40 stopni C;
- przejściowa biegunka;
- bóle brzucha.
Dzieci są apatyczne i osłabione, bez chęci do zabawy czy podejmowania nowych wyzwań. Jeśli w przebiegu szkarlatyny rozwinie się angina (co jest bardzo częste), pojawia się silny ból gardła oraz powiększenie węzłów chłonnych szyjnych przednich. Najbardziej charakterystycznym objawem szkarlatyny jest drobna wysypka skórna w postaci czerwonych plamek i/lub grudek. Pojawia się przeważnie już w ciągu 36 godzin od momentu zakażenia paciorkowcami. Początkowo uwidacznia się na szyi i obojczykach, po czym rozszerza się w kierunku brzucha i kończyn. Co nietypowe, nie pojawia się ona na powierzchniach dłoniowych rąk oraz na podeszwach stóp. Inne charakterystyczne dla szkarlatyny objawy to:
- trójkąt Fiłatowa – rumień na twarzy, który nie występuje wokół ust. Widać bardzo silny kontrast między czerwonym rumieniem a bladością pozostałej skóry;
- objaw Pastii – czerwone linie na skórze w zgięciach stawowych (choć mogą pojawiać się też w innych częściach ciała);
- blednięcie wysypki pod wpływem ucisku;
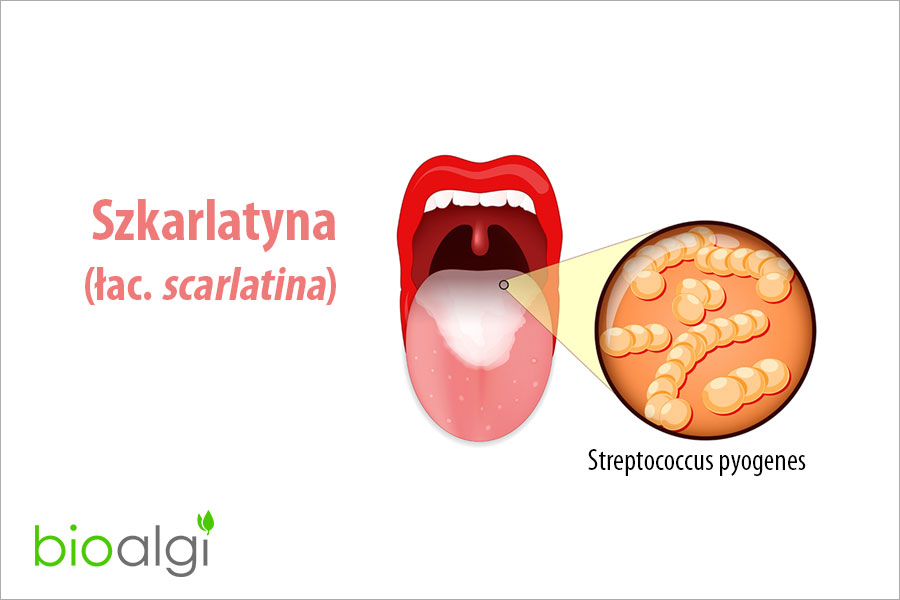
- nalot na języku i przyjęcie przez niego silnie malinowego zabarwienia, czemu towarzyszy następcze pojawienie się drobnej wysypki na języku.
Współcześnie powikłania szkarlatyny pojawiają się rzadko.
Szkarlatyna – diagnostyka
Szkarlatynę przeważnie rozpoznaje się na podstawie występujących objawów klinicznych. Uzupełniająco można wykonać mikrobiologiczne badanie potwierdzające zakażenia paciorkowcami z grupy A. Przy paciorkowcowym zapaleniu gardła i migdałków złotym standardem pozostaje posiew wymazu z gardła.
Szkarlatyna – leczenie
Podstawą leczenia pacjentów ze szkarlatyną jest antybiotykoterapia (przeważnie fenoksymetylopenicylina). Celem takiej terapii jest zahamowanie wytwarzania toksyn, eradykacja drobnoustroju, obniżenie ryzyka ewentualnych powikłań i zakaźności, jak również skrócenie czasu trwania objawów choroby. Pacjent w tym czasie powinien dużo odpoczywać, zaleca się pozostanie w łóżku i dbanie o wysokie nawodnienie organizmu oraz zdrową dietę. Dieta jest szczególnie ważna w budowaniu odporności i wzmacnianiu chorego organizmu, jednak w związku z brakiem apetytu i bólem gardła spożywanie pokarmów staje się utrudnione. Warto więc podawać pacjentowi dania lekkostrawne, np. o konsystencji papkowatej, bogate w witaminy, minerały, antyoksydanty i pełnowartościowe białko.
Rokowania są dobre. Dawniej, przed wprowadzeniem penicyliny do medycyny, obserwowano wysoką śmiertelność wśród pacjentów ze szkarlatyną. Współcześnie jednak antybiotykoterapia daje szansę szybkiego powrotu do zdrowia bez żadnych konsekwencji czy powikłań. Należy pamiętać, że jednokrotne przebycie choroby nie daje odporności na nią w przyszłości. Na szkarlatynę nie ma żadnych szczepień ochronnych.
Polecane produkty:

|
Acerola organiczna
Suplement diety Acerola to przede wszystkim źródło naturalnej witaminy C. Pomaga w prawidłowym funkcjonowaniu układu odpornościowego, przyczynia się do zmniejszenia zmęczenia i znużenia, pomaga w ochronie komórek przed stresem oksydacyjnym … Zobacz więcej... |
Bibliografia
- Szenborn L., Płonica, Pediatria po Dyplomie, 6/2012.
- Strobel S., Marks S., Smith P., Habbal M., Spitz L., Choroby wieku dziecięcego, Wydawnictwo Lekarskie PZWL, Warszawa 2010.
- Baker C, Choroby zakaźne u dzieci, Wydawnictwo Lekarskie PZWL, Warszawa 2010.





